TÁI TẠO VÚ SAU PHẪU THUẬT ĐIỀU TRỊ UNG THƯ
I. ĐẠI CƯƠNG:
Ung thư vú là bệnh lý ác tính phổ biến nhất ở phụ nữ. Phẫu thuật cắt bỏ vú toàn phần hoặc một phần là bước điều trị cơ bản giúp kiểm soát khối u, nhưng đồng thời gây mất mô tuyến vú, biến dạng vùng ngực, ảnh hưởng nghiêm trọng đến tâm lý, hình thể và chất lượng sống của người bệnh.
Tái tạo vú (breast reconstruction) là phẫu thuật nhằm khôi phục hình dạng, thể tích và thẩm mỹ của vú sau điều trị ung thư, có thể thực hiện ngay sau mổ cắt vú (immediate reconstruction) hoặc trì hoãn sau một thời gian (delayed reconstruction). Mục tiêu là giúp bệnh nhân phục hồi về cả thể chất lẫn tinh thần.
II. CĂN NGUYÊN VÀ CHỈ ĐỊNH TÁI TẠO:
Tái tạo vú không điều trị ung thư mà là bước phục hồi sau điều trị triệt căn, chỉ thực hiện khi:
- Bệnh nhân đã được điều trị ổn định, không còn khối u tồn dư.
- Không có chống chỉ định toàn thân nặng (như bệnh tim mạch, đái tháo đường mất kiểm soát).
- Có nhu cầu và tâm lý sẵn sàng.
Các yếu tố ảnh hưởng đến lựa chọn kỹ thuật:
- Phạm vi cắt bỏ (toàn phần hay một phần).
- Tình trạng da ngực, mô mềm còn lại.
- Bệnh nhân có xạ trị sau mổ hay không.
- Nguồn mô tự thân sẵn có (bụng, lưng, đùi…).
III. ĐẶC ĐIỂM LÂM SÀNG VÀ NHU CẦU THẨM MỸ:
Sau cắt vú, bệnh nhân thường có:
- Mất hoàn toàn thể tích vú, sẹo dính, biến dạng ngực.
- Mất cân xứng giữa hai bên.
- Ảnh hưởng nặng nề về tâm lý, mặc cảm hình thể.
Tái tạo giúp khôi phục dáng ngực, phục hồi hình ảnh cơ thể và tự tin trong sinh hoạt, giao tiếp, đời sống vợ chồng.
IV. CHẨN ĐOÁN VÀ ĐÁNH GIÁ TRƯỚC MỔ:
- Khám lâm sàng: đánh giá sẹo, mô da còn lại, cơ ngực lớn, mô vùng cho vạt (bụng, lưng, đùi…).
- Cận lâm sàng:
- Siêu âm, MRI ngực để loại trừ tái phát.
- Đánh giá mạch máu vùng cho vạt (CT angiography).
- Xét nghiệm tổng quát, chức năng tim phổi.
- Đánh giá tâm lý và thẩm mỹ: giúp bệnh nhân hiểu rõ kỳ vọng, kết quả và nguy cơ.
V. ĐIỀU TRỊ PHẪU THUẬT:
- Phân loại thời điểm tái tạo
- Tái tạo tức thì: thực hiện ngay sau phẫu thuật cắt vú.
- Ưu điểm: giữ da vú, thẩm mỹ tốt, giảm số lần mổ.
- Nhược điểm: khó trong trường hợp cần xạ trị sau mổ.
- Tái tạo trì hoãn: thực hiện sau khi hoàn tất điều trị ung thư.
- Ưu điểm: an toàn hơn, dễ đánh giá mô sẹo.
- Nhược điểm: cần mổ lần 2.
- Các phương pháp tái tạo
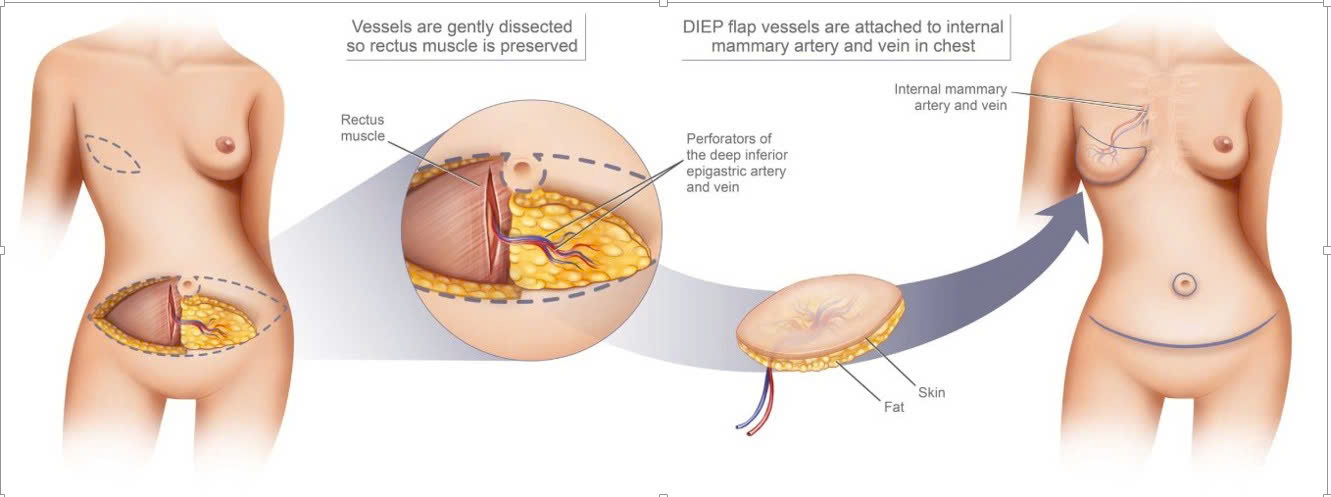
a. Dùng mô tự thân:
- Vạt cơ lưng rộng (latissimus dorsi flap): dễ thực hiện, mô ổn định, có thể kết hợp túi độn.
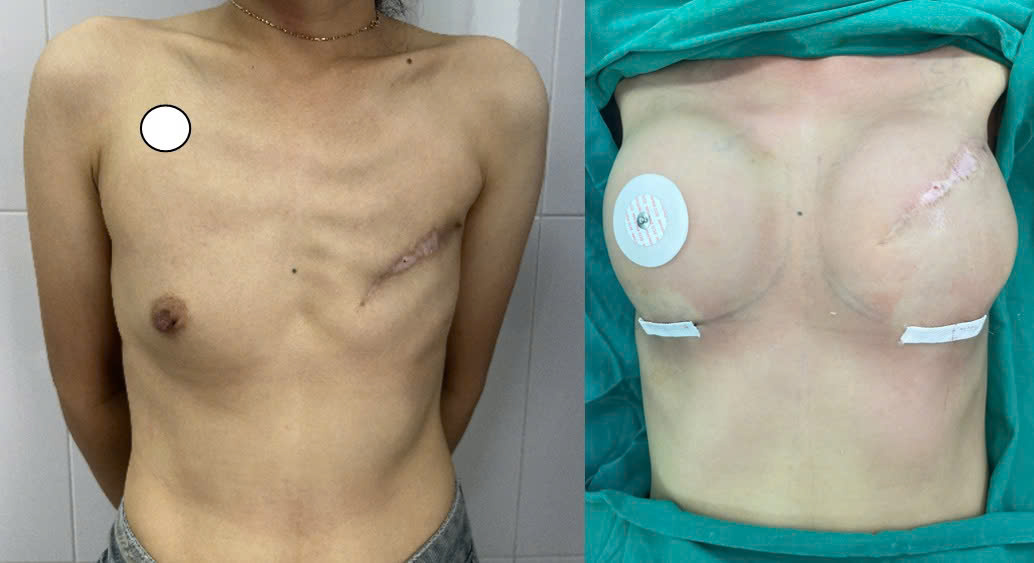
- Vạt bụng (TRAM, DIEP flap): cho thể tích lớn, dáng tự nhiên, không cần vật liệu nhân tạo.
- Vạt đùi, mông: dùng khi không có mô bụng hoặc lưng.
b. Dũng túi độn (implant):
- Thường dùng túi silicon hoặc nước muối sinh lý.
- Kỹ thuật đặt dưới cơ ngực lớn hoặc dưới da (nếu da đủ dày).
- Có thể cần tạo khoang dãn mô (tissue expander) trước khi đặt túi vĩnh viễn.
c. Kết hợp mô tự thân và túi độn:
- Áp dụng khi mô tự thân không đủ che phủ hoàn toàn.
d. Tái tạo quầng – núm vú:
- Thực hiện sau khi vú ổn định (sau 3–6 tháng).
- Dùng ghép da, xăm y học, hoặc vạt tại chỗ.
VI. CHĂM SÓC SAU MỔ VÀ THEO DÕI:
- Giữ tư thế nửa nằm nửa ngồi để giảm căng vạt.
- Dẫn lưu hút liên tục, rút khi lượng dịch <30 ml/ngày.
- Kiểm soát đau, phòng nhiễm trùng, chăm sóc vết mổ nhẹ nhàng.
- Theo dõi màu sắc, nhiệt độ, tưới máu của vạt.
- Duy trì khám định kỳ, kết hợp theo dõi ung thư tái phát.
VII. TIÊN LƯỢNG VÀ BIẾN CHỨNG:
Kết quả tái tạo vú hiện nay đạt tỷ lệ thành công cao, trên 90%.
Biến chứng có thể gặp:
- Hoại tử một phần vạt, tụ dịch, nhiễm trùng.
- Co thắt bao xơ quanh túi độn.
- Mất cân đối hai bên vú, cần chỉnh sửa bổ sung.
Tiên lượng: tốt nếu lựa chọn kỹ thuật phù hợp, chăm sóc sau mổ đúng và bệnh nhân tuân thủ theo dõi lâu dài.
VIII. NHỮNG ĐIỂM CHÍNH:
- Tái tạo vú giúp phục hồi hình thể và tâm lý sau phẫu thuật ung thư vú.
- Có thể thực hiện tức thì hoặc trì hoãn tùy tình trạng bệnh nhân.
- Lựa chọn kỹ thuật dựa trên tình trạng mô, tiền sử xạ trị, và nguyện vọng bệnh nhân.
- Cần phối hợp chặt chẽ giữa bác sĩ ung bướu và bác sĩ tạo hình để tối ưu hiệu quả điều trị.
IX: TÀI LIỆU THAM KHẢO:
- Cordeiro PG. Breast reconstruction after surgery for breast cancer. N Engl J Med. 2008;359(15):1590–1601.
- Nahabedian MY. Overview of autologous flap breast reconstruction after mastectomy. Clin Plast Surg. 2007;34(1):75–88.
- Santosa KB, Qi J, Kim HM, et al. Long-term patient-reported outcomes in postmastectomy breast reconstruction. JAMA Surg. 2018;153(10):891–899.
- Salgarello M, Visconti G, Barone-Adesi L. Update on the indications for breast reconstruction with implants and expanders. Gland Surg. 2021;10(1):243–252.













